- Abbildung 1:
- Pathogenese der Epididymoorchitis. Übergreifen der Infektion vom Nebenhoden auf den Hoden (Schema)


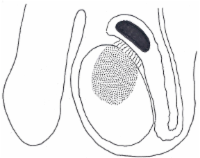
Am häufigsten handelt es sich im Kindes- und Jugendalter um eine Epididymoorchitis. Die entzündlichen Veränderungen des Nebenhoden greifen dabei auf den Hoden über (Abbildung 1). Diese Art der Hodenentzündung kommt fünf bis zehn mal häufiger vor als alle anderen Hodenentzündungen. Als Erreger kommen C. trachomatis, Enterokokken bzw. N. Gonorrhea in Frage.
Die seltene kindliche bakterielle Epididymoorchitis entsteht hämatogen durch Pneumokokken bzw. Klebsiellen ![]() Literatur:Weidner, W.: "Erkrankungen des Hodens und Nebenhodens" in Hautmann, R.: "Therapie urologischer Erkrankungen", Enke Stuttgart, 1992.
Literatur:Weidner, W.: "Erkrankungen des Hodens und Nebenhodens" in Hautmann, R.: "Therapie urologischer Erkrankungen", Enke Stuttgart, 1992.
Die Mumpsinfektion ist gekennzeichnet durch einen Befall beider Ohrspeicheldrüsen. Erreger ist das Mumpsvirus bzw. Coxsackie-B-Virus. 85% der Patienten erkranken Im Alter von sechs Monaten bis 15 Jahren.
Eine einheitliche Durchimpfungsrate ist in Deutschlands bei Mumps nicht erreicht. Deshalb verschiebt sich die Erkrankung auch in das Jugend- bzw. Erwachsenenalter ![]() Literatur:Scholz, M.: "Mumpsorchitis im Jugend- und Erwachsenenalter", DÄB, 93, 1645-1648, 1996.
Literatur:Scholz, M.: "Mumpsorchitis im Jugend- und Erwachsenenalter", DÄB, 93, 1645-1648, 1996.
Als Komplikation der Mumpsinfektion kann es zur Orchitis bzw. Oopheritis kommen.
Die Orchidoepididymitis tritt bei 14 bis 35% der Mumpserkrankungsfälle bei postpubertären Jugendlichen bzw. Jungen Erwachsenen und in 5% bei weiblichen Jugendlichen auf ![]() Literatur:Nistal, M. et al: "Non-Neoplastic Diseases of testis" in Bostwick, D.G. et al: "Urologic Surgical Pathology", Mosby St. Louis, 1997
Literatur:Nistal, M. et al: "Non-Neoplastic Diseases of testis" in Bostwick, D.G. et al: "Urologic Surgical Pathology", Mosby St. Louis, 1997
Scholz, M.: "Mumpsorchitis im Jugend- und Erwachsenenalter", DÄB, 93, 1645-1648, 1996. Zumeist sind Hoden und Nebenhoden betroffen (85%).
Die Entzündung tritt im Hoden multifokal auf, befällt das Interstitium und die Samenkanälchen. Die Tubuli werden zerstört (Atrophie), das Intersitium fibrosiert, teilweise bleiben nur Leydig-Zell-Inseln übrig und im weiteren Verlauf schrumpft der Hoden (Abbildung 1).
Prodromale Symptome wie Fieber und Abgeschlagenheit treten nach einer Inkubationszeit von ca. 18 Tagen auf, gefolgt von entzündlichen Veränderungen der Glandula parotis ![]() Literatur:Morgan-Capner, P.: "Childhood Exanthem and Mumps Viruses" in Armstrong / Cohen: "Infectios Diseases" Vol II, Mosby London, 1999.
Literatur:Morgan-Capner, P.: "Childhood Exanthem and Mumps Viruses" in Armstrong / Cohen: "Infectios Diseases" Vol II, Mosby London, 1999.
Als Komplikation kommt es danach bei ca. 35% der Jugendlichen zu Orchitis bzw. Epididymoorchitis.
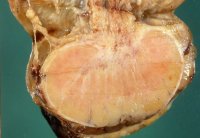
Im Verlauf tritt eine Hodenatrophie ein. Wegen Hodentumorverdacht wird später die Hodenfreilegung und zumeist Entfernung des Organs durchgeführt (Abbildung 2).
Rötung des Skrotums, Schmerzhafte Hodenschwellung, hohes Fieber (bis 40°C). Teilweise Hydrozelenbildung und Beteiligung des Nebenhodens. Es findet sich ein akutes Krankheitsbild.
Symptomatisch: Kühlung, Antiphlogisika (z.B. Voltaren) und Antipyretika, Antibiotika. Bei manifester Orchitis Prednisolon und Zytokine zur Antiviralen Therapie (Interferon-α-2b). Die Interferonverabreichung führt zu über Tage währenden Temperaturanstiegen bis 40°C. Was bei einem Teil der Patienten zum Abbruch der Behandlung führt.
Die Prognose bezüglich der Folgen der Orchitis ist trotz aller Bemühungen eingeschränkt. Etwa 50% der Mumpsorchitiden führen zur Hodenatrophie (Organschwund) (s. Abbildung 2). Bei Doppelseitigkeit tritt Infertilität ein.
Festzuhalten ist, dass die beste Prophylaxe zur Verhinderung der Mumpskomplikationen wie Orchitis bzw. Oopheritis die Impfung mit Masern-Mumps-Röteln-Vakzine (MMR) im Kindesalter ist.
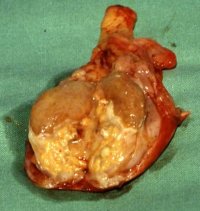
Tuberkulöse bzw. granulomatöse Orchitiden finden sich im Erwachsenenalter.
Tuberkulöse Infektion des Hodens wird infolge der langen Latenzzeit in den westlichen Industriestaaten erst im mittleren bis höheren Erwachsenenalter diagnostiziert. In Entwicklungs- bzw. Schwellenländern wie Indien, auch unter der Miterkrankung von AIDS finden sich tuberkulöse Infektionen des Nebenhodens und des Hodens aber auch im Kindesalter (Abbildung 3) ![]() Literatur:Chattopadhyay, V. et al: "Genitourinary Tuberculosis in Pediatric Surgical Practice", J Pediatr Surg, 32, 1283-1286, 1997 (s. auch Urogenitaltuberkulose).
Literatur:Chattopadhyay, V. et al: "Genitourinary Tuberculosis in Pediatric Surgical Practice", J Pediatr Surg, 32, 1283-1286, 1997 (s. auch Urogenitaltuberkulose).
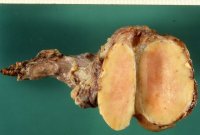
Die beim Erwachsenen (Patienten um die 60 Jahre) auftretende granulomatöse Orchitis (chronische Entzündung des Hodenparenchyms) zeigt im Allgemeinen einen einseitigen Befall ![]() Literatur:Weidner, W.: "Erkrankungen des Hodens und Nebenhodens" in Hautmann, R.: "Therapie urologischer Erkrankungen", Enke Stuttgart, 1992
Literatur:Weidner, W.: "Erkrankungen des Hodens und Nebenhodens" in Hautmann, R.: "Therapie urologischer Erkrankungen", Enke Stuttgart, 1992
Nistal, M. et al: "Non-Neoplastic Diseases of testis" in Bostwick, D.G. et al: "Urologic Surgical Pathology", Mosby St. Louis, 1997
Doerr et al: "Pathologoie des männlichen Genitale", Band 21, Springer Berlin, 1991. Die Ätiologie ist unklar. Betroffen sind die Hodenkanälchen![]() Literatur:Doerr et al: "Pathologoie des männlichen Genitale", Band 21, Springer Berlin, 1991
Literatur:Doerr et al: "Pathologoie des männlichen Genitale", Band 21, Springer Berlin, 1991
Nistal, M. et al: "Non-Neoplastic Diseases of testis" in Bostwick, D.G. et al: "Urologic Surgical Pathology", Mosby St. Louis, 1997. Differentialdiagnostisch kommt ein Hodentumor in Frage. Die Abbildungen zeigen von der Entzündung umgewandelte Hoden (Abbildung 3,4).