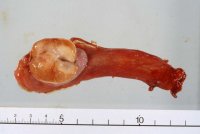
- Abbildung 14:
- Hodenfreilegung bei palpatorischem, sonographischen Tumorverdacht


Die Behandlung der Hodentumoren richtet sich nach ihrer Morphologie, dem Stadium und folgt in besonderer Weise den Bedingungen des Kindesalters.
Primär erfolgt die Freilegung des Hodens von einem inguinalen Zugang aus. Abhängig vom Ergebnis der intraoperativen Schnellschnittuntersuchung wird die Semikastration (Orchidektomie) ausgeführt.
Bei allen Tumorverdächtigen Veränderungen (positive Sonographie) (Abbildung 14a) des Hoden steht am Anfang die Freilegung mit Probeentnahme zur Schnellschnittuntersuchung (SS).
Die Abbildungsserie zeigt die Hodenfreilegung bei palpatorischem, sonographischen Tumorverdacht. Ausgehend von einem Inguinalschnitt wird der Samenstrang freigelegt (Abbildung 14b,c). Danach Anlegen einer weichen, aber gut verschließenden Klemme (Darmklemme) an den Samenstrang um eine Tumoraussaat zu verhindern. Hervorluxieren des Hodens (14d). Eröffnung der äußeren Hodenhüllen (14e), Inspektion und Palpation des freigelegten Hoden (14f), Eröffnen der Tunica albuginia über dem Tumor (14g) und Entnahme einer Gewebsprobe zur SS-Untersuchung (14h). Nach Übermittlung des histologischen Ergebnisses - Entscheidung: Organerhalt oder Orchidektomie. Im letzteren Falle Anlegen einer Gefäßklemme, Durchtrennen des Samenstranges und Versorgung mit Naht (14i).
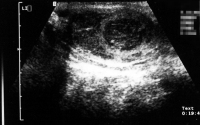 b
b 
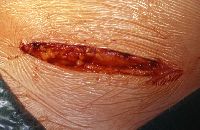 c
c 
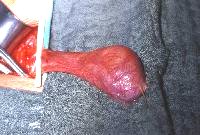 e
e 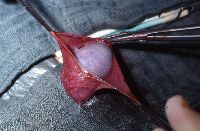 f
f 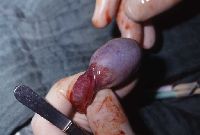 g
g 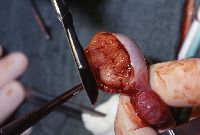
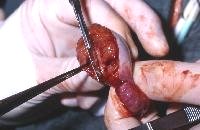
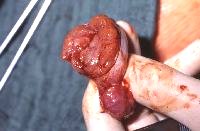 i
i 

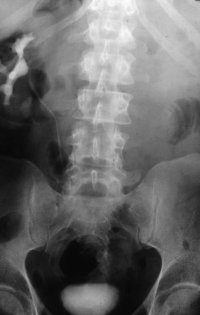
Der Tumor im entfernten Hoden gibt die endgültige Diagnose und das pT-Stadium. Aus dem pT-Stadium, der durch Computertomographie bestimmten Ausbreitung des Tumors (N-Stadium) und aus der Thorax-Untersuchung (M-Stadium) wird für den Patienten ein Behandlungsplan erstellt. Für das weitere Vorgehen ist die Unterscheidung in nichtseminomatöse Tumoren bzw. Seminom von Bedeutung.
Mit Rücksicht auf die sich in Entwicklung befindlichen Gesamttherapieschemata ist im Folgenden eine Grundstrategie angegeben.
Bei Dottersacktumoren, reifen Teratomen -> Orchidektomie
(eventuell bei sehr kleinem Teratom, Exstirpation und Organerhalt)
Bei Mischtumoren, z.B. embryonales Karzinom, Dottersacktumor, Teratom (unreif / reif), Seminom -> Chemotherapie (![]() PEBPEBPEB = Cisplatin, Ektoposid, Bleomycin),
Für reife Teratome im Kindesalter konnten entsprechende Falluntersuchungen das Fehlen multifokaler Tumoren oder assoziierter Carcinomata in situ zeigen.
PEBPEBPEB = Cisplatin, Ektoposid, Bleomycin),
Für reife Teratome im Kindesalter konnten entsprechende Falluntersuchungen das Fehlen multifokaler Tumoren oder assoziierter Carcinomata in situ zeigen.
Zwei Zyklen Chemotherapie (PEB) und Lymphadenektomie bei Resttumoren nach Reevaluation. Diese Patienten erhalten eine kombinierte Chemotherapie mit Bleomycin, Cis-Platin und Etoposid. Bei persistierend erhöhten Tumormarkern wird die retroperitoneale Lymphadenektomie durchgeführt.
Chemotherapie und nach Reevaluation tumorreduktive Metastasenchirurgie ![]() Literatur:Rutishauser, G.: "Basiswissen Urologie", Springer Berlin, 1998
Literatur:Rutishauser, G.: "Basiswissen Urologie", Springer Berlin, 1998
Sökeland, J. et al: "Urologie", Thieme Stuttgart, 2002.
Seminome werden mit Carboplatin als Monotherapie behandelt.
Im Kindesalter wird bei malignen Hodentumoren (Keimzelltumoren) die lokale Radiotherapie gänzlich durch Chemotherapie ersetzt.
Zur Behandlung der Tumoren des Gonadenstromas: Leydig- bzw. Sertoli-Zelltumoren ![]() s. Leydig- und Sertoli-Zelltumoren.
s. Leydig- und Sertoli-Zelltumoren.
Die Behandlung des Seminoms im Erwachsenenalter berücksichtigt die hohe Strahlensensibilität dieser Tumorart. Im Stadium I - (II) erfolgt die Radiotherapie der Lymphabflussgebiete bis zum Zwerchfell (Abbildung 15). Heute alternativ weitgehend mit Carboplatin-Monotherapie.
In den Stadien II-III Behandlung mit Polychemotherapie (PEB oder andere Kombinationen) sowie zusätzliche Strahlentherapie des Mediastinums.
Im Kindesalter wird jedoch die lokale Strahlentherapie durch Chemotherapie ersetzt ![]() Literatur:Sökeland, J. et al: "Urologie", Thieme Stuttgart, 2002.
Literatur:Sökeland, J. et al: "Urologie", Thieme Stuttgart, 2002.
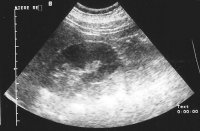
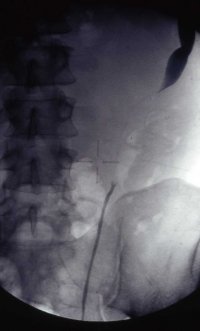
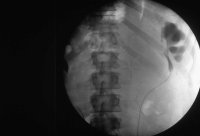
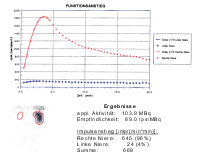
Als Beispiel der Krankheitsverlauf bei einem Jugendlichen Patienten mit einem metastasierenden Mischtumor: Seminom und embryonales Karzinom, primärer Befall beider Hoden. Tumormarker hCG 580 mIU/ml, AFP in der Norm. CT: Ausgedehnte, retroperitoneale Metastasierung mit tumorbedingter vaskulärer Schrumpfniere links (Abbildung 16a-e).
Die hochdosierte Chemotherapie der ausgedehnten retroperitonealen Lymphknotenmetastasierung und des Tumors im Resthoden führte zur Zerstörung des Gewebes. Die Gewebsentnahmen der Lymphknotenmetastase sowie des Tumors des Resthodens zeigte "ausgebranntes" Tumorgewebe (Fibromatöses, nekrotisches, nicht mehr vitales Gewebe).
Das breitbasig auf den großen Gefäßen aufsitzende und ummauernde Lymphknotenpaket hatte zur linksseitigen vaskulären Schrumpfniere geführt, die entfernt wurde (Abbildung 16i).
Im Resthoden ergab die Histologie ausgebranntes Tumorgewebe (Abbildung 16j).
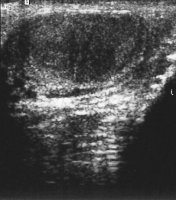 b
b 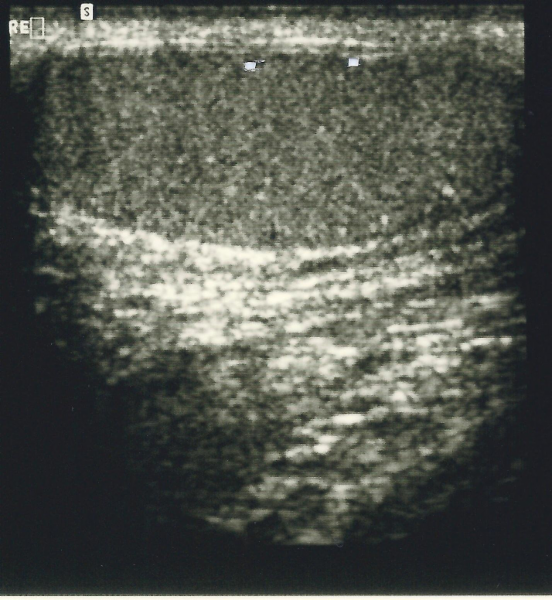
 d
d 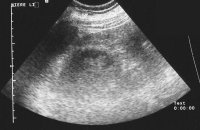 e
e 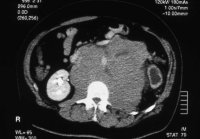
 g
g 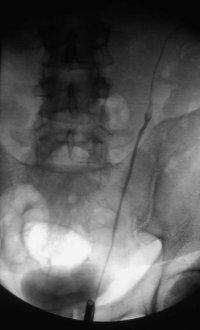
 i
i 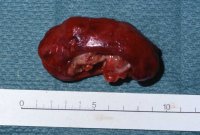
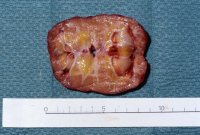 j
j