- Abbildung 1:
- Hormonproduktion beim Leydigzelltumor


Diese sind die häufigsten nichtgerminalen Tumoren des Kindesalters, treten aber auch bei Jugendlichen bzw. jungen Erwachsenen auf.
 b
b 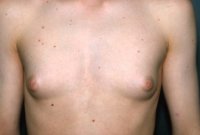
Die prinzipiell benigne Geschwulst kommt zumeist zwischen dem 4. und 5. Lebensjahr vor und ist häufigster Gonadenstromatumor.
Er kann Testosteron in der präpubertalen Zeit produzieren. Dieser Hormonausstoß veranlasst beschleunigte Skelett- und Muskelentwicklung und vorzeitig eintretende Pubertät (Pubertas praecox). Diese Veränderungen können aber auch durch Alterationen in der Hirnanhangsdrüse hervorgerufen werden.
Der Leydig-Zell-Tumor sezerniert verschiedene Hormone (![]() Abbildung 1).
Abbildung 1).
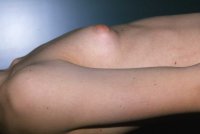
Die Hormonausschüttung des Tumors kann bei Jugendlichen bzw. im Erwachsenenalter zur Gynäkomastie führen (Abbildung 2).
Ca. 10% der Leydig-Zell-Tumoren sind maligne (Abbildung 3). Die histologische Untersuchung ergibt als Zeichen der Malignität eine erhöhte Zahl an Mitosen. Die malignen Leydig-Zell-Tumoren finden sich zumeist bei älteren Männern. Da Chemotherapie und Radiatio nicht wirksam sind, kommt bei retroperitonealer Metastasierung eine Lymphadenektomie in Frage.
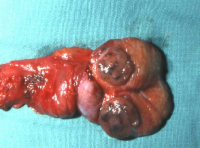
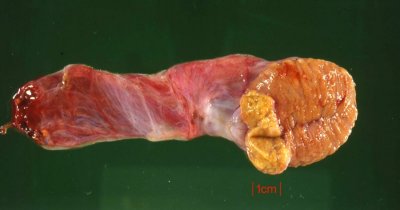
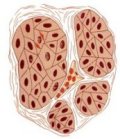
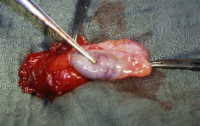
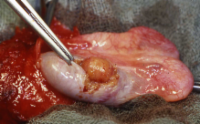
Die abgekapselten Tumoren (benigne bzw. maligne) sind auf der Schnittfläche von gelb-brauner Farbe (Abbildung 4). Histologisch finden sich verschieden große polygonale Zellen, leicht vakuolisiert, zumeist in großen Haufen. Selten mit kristalloiden Einschlüssen (Reincke-Kristalle) in 40%, z.T. mit Aufhellungen des Zytoplasmas (Abbildung 5).
 b
b 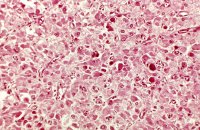
Differentialdiagnostisch kommen Leydigzellhyperplasien sowie hyperplastische, testikuläre Knoten bei kongenitaler Nebennierenhyperplasie (Congenital adrenal hyperplasia - CAH) vor.
Vom Leydig-Zell-Tumor zu unterscheiden ist die noduläre Leydig-Zell-Hyperplasie. Zumeist findet sich die Hyperplasie in atrophischen bzw. kryptorchen Hoden (s. Abbildung 9) ![]() Literatur:Ulbright, T. M.: "Neoplasm of Testis", in Bostwick, D.G. und Eble, J.E.: "Urologic surgical pathology", Mosby St. Louis, 1997. Die Hyperplasie ist im Vergleich zum Leydig-Zell-Tumor gekennzeichnet durch nur wenige Hodentubuli mit weitgehend aufgehobener Spermiogenese. Die Tubuli sind eingeschlossen von den hyperplastischen Leydig-Zellen. Eine Gefäßinvasion wie beim Leydig-Zell-Tumor fehlt.
Literatur:Ulbright, T. M.: "Neoplasm of Testis", in Bostwick, D.G. und Eble, J.E.: "Urologic surgical pathology", Mosby St. Louis, 1997. Die Hyperplasie ist im Vergleich zum Leydig-Zell-Tumor gekennzeichnet durch nur wenige Hodentubuli mit weitgehend aufgehobener Spermiogenese. Die Tubuli sind eingeschlossen von den hyperplastischen Leydig-Zellen. Eine Gefäßinvasion wie beim Leydig-Zell-Tumor fehlt.
Bei der körperlichen Untersuchung kann ein palpabler Hodentumor festgestellt werden. Zumeist werden die Patienten durch die hormonal bedingten Veränderungen auffällig. Eventuell besteht Gynäkomastie. Hormonuntersuchungen (Testosteron,
17-Ketosteroide und Östrogen) sind angezeigt (s. Abbildung 8).
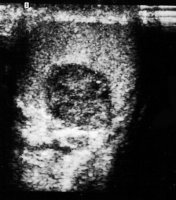
In der Sonographie finden sich abgekapselte Tumoren (Abbildung 6).
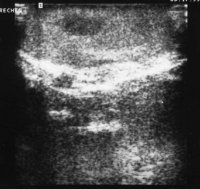
Noduläre Leydig-Zell-Hyperplasien sind in der Sonographie ebenfalls als umschriebene Tumoren erkennbar (Abbildung 7).
Die Behandlung des überwiegend gutartigen Leydigzelltumors besteht in der Orchidektomie. Maligne Verläufe werden nur in 10% beobachtet. Nachkontrollen der Patienten sind deshalb angezeigt.
 b
b 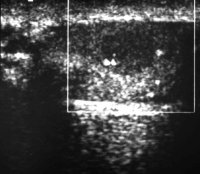
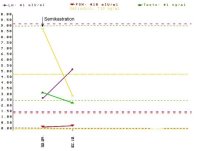
Anamnestisch bestand bei dem Jugendlichen bereits seit über einem Jahr eine beiderseitige Gynäkomastie. Die körperliche Untersuchung ergab einen derben Tumor am Oberpol des rechten Hodens. Beide Hoden insgesamt klein. Die Sonographie zeigte im rechten Hoden ein inhomogenes, umschriebenes tumorverdächtiges Areal (Abbildung 7a). Im Spermiogramm fand sich eine Oligozoospermie (< 1.000.000/ml). Die Tumormarker AFP und β-hCG im Normbereich. Die Werte von Testosteron, FSH, LH und Östradiol siehe Kurve. Auffällig war die Östradiolerhöhung (Abbildung 8).
Bei der Hodenfreilegung fand sich makroskopisch ein Tumor von inhomogener Konsistenz, scharf abgegrenzt und von einer Kapsel umgeben, die Farbe des Tumors war bräunlich-gelblich. Hoden und Nebenhoden wurden entfernt (s. Abbildung 4). Histologisch wurde an dem entnommenen Gewebe ein Leydig-Zell-Tumor diagnostiziert (s. Abbildung 5). Morphologische maligne Kriterien lagen nicht vor. Weitere theraupeutische Maßnahmen außer Orchidektomie waren daher nicht erforderlich. Bei den postoperativen Nachkontrollen zeigten die erhöhten Östradiolwerte eine Normalisierung.
Bei dem jungen Erwachsenen bestand ein männlicher Pseudohermaphroditismus (Reifenstein-Syndrom) mit deutlich verkleinerten Hoden, Hypospadie und Gynäkomastie. Sonographisch fiel im rechten Hoden ein hypodenses tumorverdächtiges Areal auf (Abbildung 1). Die daraufhin erfolgte Hodenfreilegung und Biopsie ergaben zunächst die Diagnose Leydig-Zell-Tumor, nach weiteren Untersuchungen noduläre Leydig-Zell-Hyperplasie (Abbildung 9).